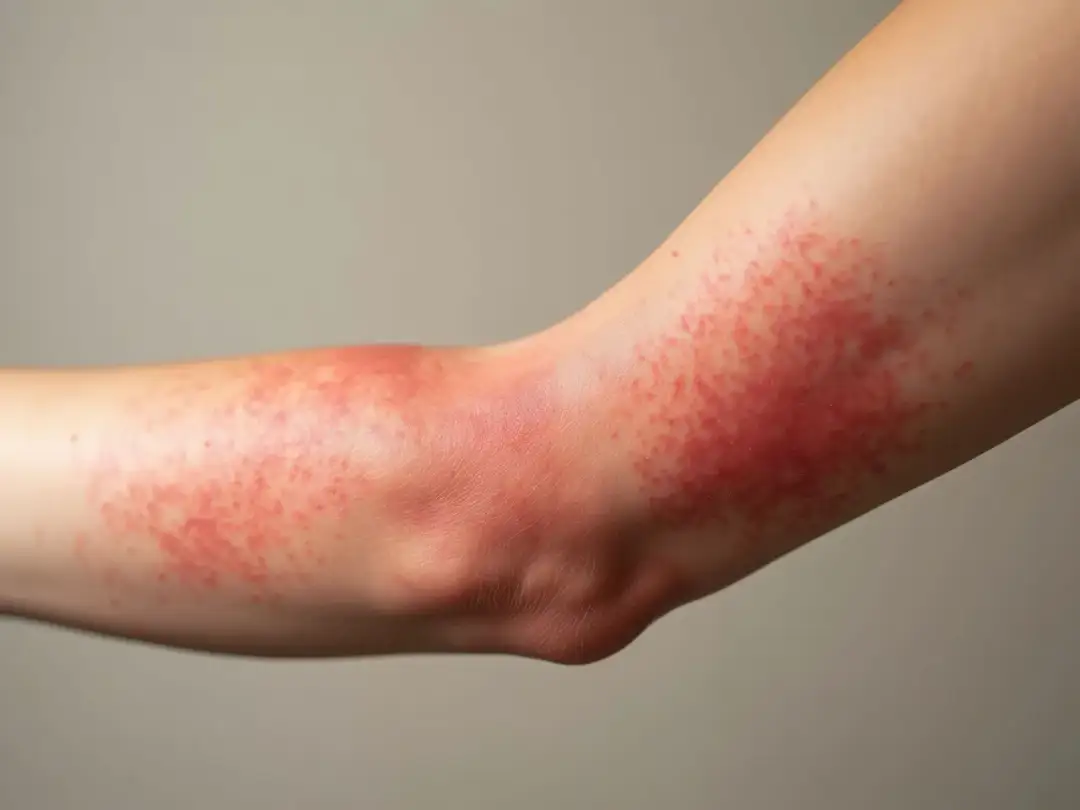
Wysypka od słońca nie jest jedną chorobą, tylko zbiorem różnych reakcji skóry na promieniowanie UV. Najczęściej chodzi o nadwrażliwość na światło, osutkę świetlną albo podrażnienie po kosmetyku, który zadziałał dopiero w słońcu. W tym artykule wyjaśniam, jak odróżnić te sytuacje, co zrobić od razu i kiedy lepiej pokazać skórę lekarzowi.
Najważniejsze rzeczy do zapamiętania, zanim zaczniesz leczyć skórę
- Jeśli zmiany pojawiają się po kilku minutach, godzinach albo następnego dnia, to nie musi być zwykłe oparzenie słoneczne.
- Najpierw przerwij ekspozycję, schłodź skórę i sięgnij po łagodny emolient lub preparat z kalaminą.
- Przy świądzie często pomagają leki przeciwhistaminowe, ale przy nasilonych objawach warto skonsultować to z farmaceutą lub lekarzem.
- SPF 50 lub wyższy, ponowna aplikacja co 2 godziny i ochrona ubraniem realnie zmniejszają ryzyko nawrotu.
- Obrzęk, gorączka, nudności, bóle stawów, skrajne zmęczenie albo brak poprawy po około tygodniu to sygnał do konsultacji.
- Jeśli problem wraca, sprawdź leki, perfumy, kosmetyki i moment pojawienia się zmian, bo to zwykle prowadzi do przyczyny.
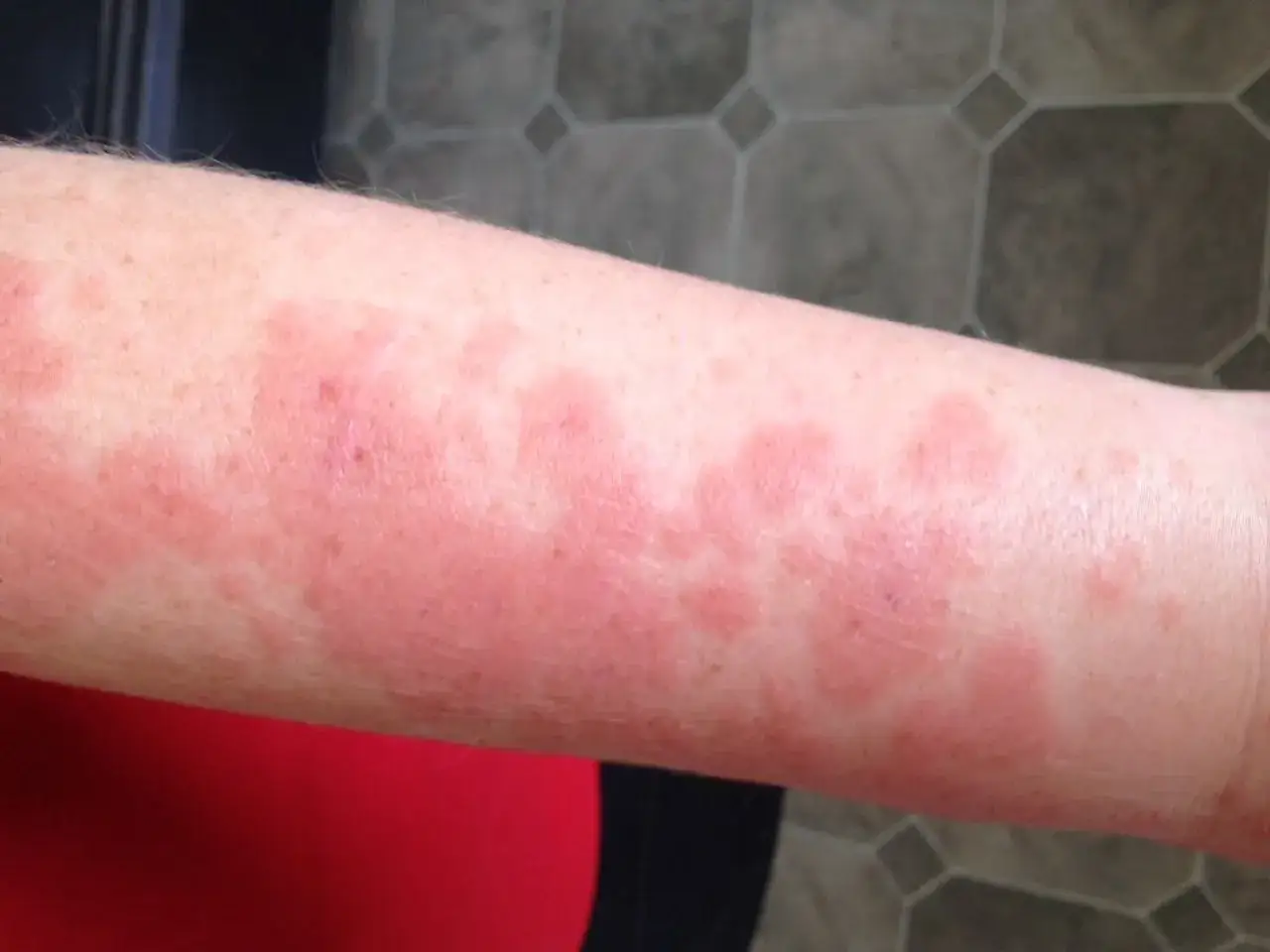
Jak rozpoznać reakcję skóry po słońcu i odróżnić ją od oparzenia
Najpierw patrzę na trzy rzeczy: czas pojawienia się zmian, ich wygląd i to, czy skóra była wcześniej narażona na jakiś dodatkowy czynnik, na przykład lek albo kosmetyk. To ważne, bo ta sama czerwona plama na ramieniu może oznaczać oparzenie, osutkę świetlną albo reakcję fototoksyczną.
| Rodzaj reakcji | Kiedy zwykle się pojawia | Jak wygląda | Co najczęściej pomaga |
|---|---|---|---|
| Wielopostaciowa osutka świetlna | Po kilku godzinach lub dniach od ekspozycji, często wiosną i na początku lata | Swędzące grudki, drobne bąble albo większe plamy na odsłoniętych częściach ciała | Unikanie słońca, filtr SPF 50+, chłodzenie, emolient, czasem lek przeciwhistaminowy |
| Pokrzywka słoneczna | Bardzo szybko, czasem w ciągu minut | Bąble pokrzywkowe, rumień, pieczenie lub świąd | Szybkie zejście z słońca i konsultacja lekarska, gdy reakcja się powtarza |
| Wyprysk fototoksyczny lub fotoalergiczny | Po kontakcie z substancją światłouczulającą i słońcem | Rumień, pieczenie, swędzenie, czasem przebarwienia po wygojeniu | Odstawienie czynnika wyzwalającego, ochrona UV, ocena leków i kosmetyków |
| Oparzenie słoneczne | Po kilku godzinach, pełny obraz bywa widoczny dopiero po dobie lub dłużej | Czerwona, bolesna, ciepła skóra, czasem pęcherze i łuszczenie | Chłodzenie, nawadnianie, ochrona przed dalszym UV, obserwacja pęcherzy |
Jeśli zmiany swędzą, a nie bolą jak po typowym oparzeniu, częściej myślę o nadwrażliwości na światło niż o klasycznej dawce UV. Z kolei bardzo szybka reakcja po kilku minutach ekspozycji bardziej pasuje do pokrzywki słonecznej albo reakcji na substancję światłouczulającą.
Skąd bierze się nadwrażliwość na światło
Za problemem zwykle stoi jeden z kilku mechanizmów. Czasem skóra reaguje na samo promieniowanie, a czasem potrzebny jest jeszcze dodatkowy czynnik, który działa jak zapalnik. Ja przy takiej historii zawsze sprawdzam, czy w tle nie ma nowego leku, perfum, kosmetyku lub niedawnego zabiegu na skórze.
- Osutka świetlna - skóra reaguje na słońce wysypką, najczęściej na początku sezonu lub po dłuższej przerwie od mocnego UV.
- Reakcja fototoksyczna - połączenie promieniowania z substancją światłouczulającą daje rumień, pieczenie i czasem przebarwienia.
- Reakcja fotoalergiczna - organizm reaguje immunologicznie po kontakcie z określonym składnikiem i światłem.
- Leki światłouczulające - niektóre preparaty mogą zwiększać wrażliwość skóry na UV, nawet jeśli wcześniej problemu nie było.
- Choroby skóry i choroby ogólne - u części osób nadwrażliwość na słońce to element szerszego problemu, na przykład choroby autoimmunologicznej.
- Po zabiegach i przy mocnej pielęgnacji - po peelingach, procedurach z zakresu medycyny estetycznej czy stosowaniu drażniących kosmetyków skóra bywa bardziej reaktywna.
Najważniejsza praktyczna wskazówka jest prosta: jeśli wysypka pojawia się zawsze po tym samym kremie, po tych samych perfumach albo po konkretnym leku, to nie jest już przypadek, tylko trop diagnostyczny. Właśnie takie szczegóły najczęściej prowadzą do rozwiązania problemu.
Co zrobić od razu, żeby zmniejszyć świąd i pieczenie
Najlepsze pierwsze działanie jest banalne, ale działa: przerwij ekspozycję i uspokój skórę. Każda kolejna godzina na słońcu zwykle tylko nakręca stan zapalny.
- Wejdź w cień albo do środka i osłoń skórę luźnym ubraniem.
- Schłodź zmienione miejsca chłodnym kompresem lub letnim prysznicem. Nie przykładaj lodu bezpośrednio do skóry.
- Nałóż delikatny emolient albo preparat łagodzący, na przykład z kalaminą, jeśli dobrze go tolerujesz. Emolient to krem lub maść, która ogranicza ucieczkę wody z naskórka i koi suchość.
- Jeśli dominuje świąd, rozważ lek przeciwhistaminowy po konsultacji z farmaceutą.
- Na kilka dni odstaw kwasy, retinoidy, peelingi, perfumowane kosmetyki i szorstkie ręczniki.
- Nie przebijaj pęcherzy i nie drap zmian, nawet jeśli swędzą bardzo mocno.
Przy łagodniejszych objawach taki plan zwykle wystarcza, zwłaszcza gdy skóra dostaje po prostu odpocząć od UV. Jeśli jednak zmiany są rozległe, bolesne albo szybko narastają, nie warto liczyć na to, że „same przejdą jutro”.
Kiedy potrzebna jest wizyta u lekarza
Są sytuacje, w których samodzielna pielęgnacja to za mało. Z mojego punktu widzenia sygnałem ostrzegawczym jest wszystko, co wykracza poza zwykły, krótkotrwały dyskomfort po słońcu.
- Wysypka albo obrzęk narasta mimo unikania słońca.
- Zmiany nie poprawiają się po około 7 dniach.
- Dołączają gorączka, dreszcze, nudności lub wymioty.
- Pojawiają się bóle stawów, mięśni albo skrajne zmęczenie.
- Skóra mocno puchnie, są liczne pęcherze albo silny ból.
- Reakcje wracają po każdym wyjściu na słońce.
- Pojawia się duszność, obrzęk warg lub twarzy albo gwałtowna, uogólniona pokrzywka.
W gabinecie leczenie zależy od przyczyny. Przy silniejszym stanie zapalnym lekarz może zalecić miejscowe kortykosteroidy, leki przeciwhistaminowe albo fototerapię, jeśli problem ma charakter nawracający. Jeśli podejrzenie pada na lek światłouczulający, sens ma też przegląd całej farmakoterapii z lekarzem lub farmaceutą.
Jak ograniczyć nawroty w kolejnych tygodniach
Przy skłonności do nawrotów najbardziej liczy się konsekwencja, nie jeden mocny kosmetyk z filtrem. Ja traktuję ochronę przeciwsłoneczną jak zestaw, a nie pojedynczy produkt.
- Wybieraj filtr SPF 50 lub wyższy i nakładaj go 15-30 minut przed wyjściem.
- Powtarzaj aplikację co 2 godziny oraz po kąpieli lub mocnym spoceniu się.
- Noś kapelusz, okulary i gęsto tkane ubrania, a przy większej wrażliwości także odzież z oznaczeniem UPF, czyli z deklarowaną ochroną przed UV.
- Unikaj słońca między 11.00 a 15.00, zwłaszcza na początku sezonu, gdy skóra nie jest jeszcze „przyzwyczajona”.
- Nie używaj na odsłoniętej skórze perfum, olejków zapachowych i nowych kosmetyków, jeśli planujesz dłuższy pobyt na zewnątrz.
- Po zabiegach takich jak peeling, laser czy inne procedury z zakresu medycyny estetycznej trzymaj się zaleceń gabinetu i nie wystawiaj skóry na pełne słońce zbyt wcześnie.
Najczęstszy błąd widzę wtedy, gdy ktoś chroni tylko twarz, a dekolt, szyja i grzbiety dłoni dostają pełną dawkę UV. To właśnie tam skóra często reaguje pierwsza, bo są to miejsca szczególnie eksponowane i łatwo je przeoczyć w codziennej pielęgnacji.
Co zapisać, jeśli problem wraca po każdej wiosennej ekspozycji
Jeżeli reakcja na słońce wraca co roku, zrób z tego krótki dziennik. Zapisz, po ilu minutach lub godzinach pojawia się wysypka, które miejsca są zajęte, czy był użyty konkretny krem, perfumy albo lek i czy objawy wystąpiły po pierwszym mocnym słońcu sezonu, czy także po krótkim spacerze.
Taki zapis bardzo ułatwia rozpoznanie, czy chodzi o osutkę świetlną, reakcję fototoksyczną, pokrzywkę słoneczną czy zwykłe oparzenie. Jeśli chcesz naprawdę skrócić drogę do diagnozy, pokaż lekarzowi również zdjęcia zmian zrobione tego samego dnia, zanim zaczęły blednąć. W praktyce właśnie taka dokumentacja, połączona z dobrą ochroną UV, najczęściej daje większą poprawę niż kolejne przypadkowo dobrane kosmetyki.