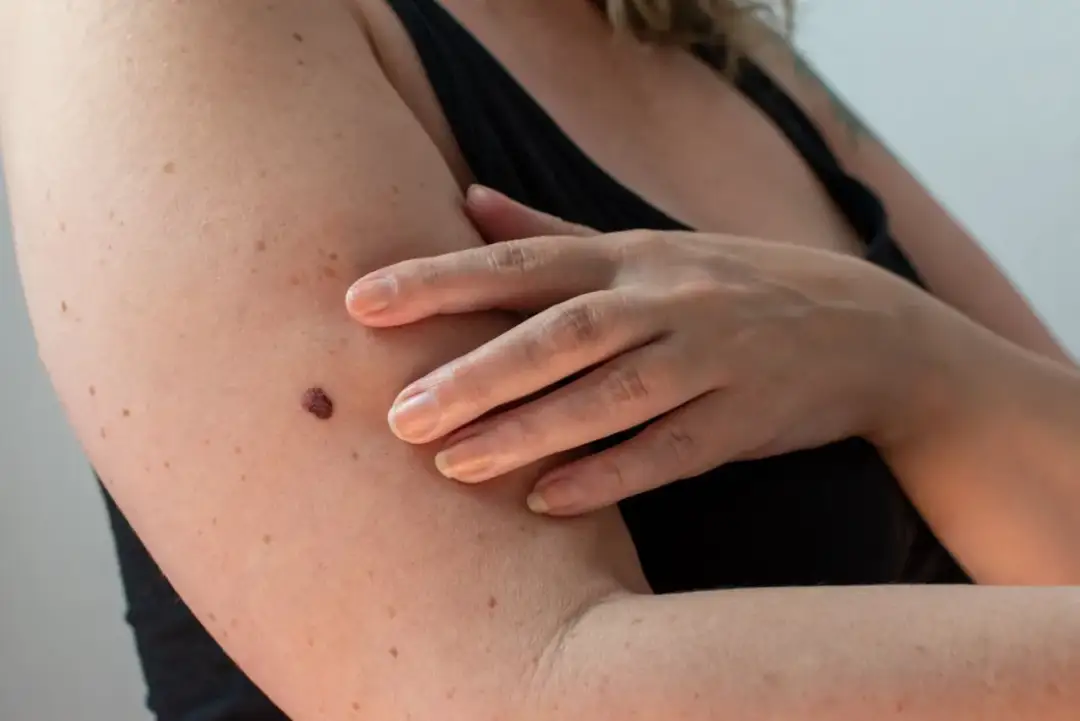
Znamię melanocytarne to zwykle łagodna zmiana barwnikowa, ale właśnie takie zmiany najczęściej wymagają rozsądnej obserwacji: nie dlatego, że są groźne z definicji, tylko dlatego, że potrafią zmieniać się z czasem i czasem przypominać coś poważniejszego. Poniżej wyjaśniam, jak powstają, jakie mają typowe postacie, kiedy warto umówić dermatologa i w jakich sytuacjach usunięcie ma sens medyczny, a kiedy jest tylko decyzją estetyczną. Dorzucam też praktyczny kontekst zabiegowy, bo przy zmianach barwnikowych laser bywa pomocny tylko wtedy, gdy wiadomo dokładnie, z czym mamy do czynienia.
Najważniejsze fakty o melanocytarnych zmianach barwnikowych
- Większość takich zmian jest łagodna, ale każdą warto obserwować pod kątem zmian w czasie.
- Najbardziej niepokojące są asymetria, nieregularne brzegi, kilka kolorów, wzrost i krwawienie.
- Rozpoznanie opiera się na badaniu skóry, dermoskopii, a czasem na badaniu histopatologicznym.
- Jeśli zmiana budzi wątpliwości, standardem jest wycięcie, a nie zabieg kosmetyczny.
- Laser ma sens tylko w wybranych, jednoznacznie łagodnych przypadkach.
- Najlepsza profilaktyka to regularna obserwacja skóry i ochrona przed UV.
Czym jest melanocytarna zmiana barwnikowa i skąd się bierze
To lokalne nagromadzenie komórek barwnikowych, czyli melanocytów, które produkują melaninę. W praktyce oznacza to po prostu skupisko komórek odpowiedzialnych za kolor skóry, włosów i tęczówek, tworzące na skórze pieprzyk, plamkę albo wypukłą grudkę. Taka zmiana może być wrodzona albo nabyta, a jej powstawanie zależy od genów, fototypu, ekspozycji na słońce i indywidualnych predyspozycji skóry.
Najważniejszy niuans jest prosty: obecność znamienia nie jest jeszcze problemem. Problem zaczyna się wtedy, gdy zmiana zachowuje się inaczej niż wcześniej albo wygląda inaczej niż otaczające ją znamiona. Ja właśnie na to patrzę w pierwszej kolejności, bo sama etykieta nie mówi jeszcze wszystkiego. To prowadzi do pytania, jak taka zmiana może wyglądać na co dzień i dlaczego nie wszystkie pieprzyki są do siebie podobne.
Jak wygląda i jakie ma najczęstsze odmiany
W praktyce spotyka się kilka dość typowych obrazów klinicznych. Część zmian jest płaska, część lekko wypukła, a część ma włoski albo wyraźniejszy cień koloru. Sama forma nie przesądza o niczym, ale pomaga zrozumieć, co jest stabilną cechą znamienia, a co wymaga czujności.
| Typ | Jak zwykle wygląda | Co to oznacza w praktyce |
|---|---|---|
| Nabyte | Najczęściej małe, równe, brązowe lub ciemnobrązowe | To najczęstszy wariant i zwykle nie wymaga leczenia, jeśli pozostaje stabilny |
| Wrodzone | Obecne od urodzenia, czasem większe i bardziej zróżnicowane kolorystycznie | Wymagają oceny wielkości, lokalizacji i ewentualnych zmian w czasie |
| Śródskórne, wypukłe | Miękkie, kopułkowate, nierzadko z włoskami | Często są całkiem łagodne, choć bywa, że przeszkadzają estetycznie lub mechanicznie |
| Płaskie, graniczne | Gładkie, dobrze odgraniczone, zwykle jednorodne | Łatwo je monitorować fotograficznie, bo zmiany są bardziej widoczne |
| Atypowe | Nieregularne brzegi, różne odcienie, czasem większy rozmiar | Nie oznaczają automatycznie nowotworu, ale zasługują na dokładniejszą ocenę |
Najbardziej mylące są zmiany wypukłe i częściowo wrodzone, bo potrafią wyglądać „nietypowo”, a jednak pozostawać łagodne przez lata. Dlatego sam wygląd to dopiero punkt wyjścia, a nie ostateczna odpowiedź. Dalej pokazuję, które cechy naprawdę powinny zapalić czerwoną lampkę.
Które cechy powinny skłonić do kontroli
Najwygodniej zapamiętać zasadę ABCDE. To nie jest diagnoza, tylko praktyczny filtr, który pomaga wychwycić zmianę wymagającą oceny. Ja nie traktuję średnicy 6 mm jak magicznej granicy bezpieczeństwa, bo mała zmiana też może być problematyczna, a większa bywa zupełnie niegroźna. To raczej zestaw sygnałów ostrzegawczych niż sztywne prawo.
- A jak asymetria - jedna połowa wygląda inaczej niż druga.
- B jak brzegi - postrzępione, nieregularne albo „rozmyte”.
- C jak color - kilka kolorów w jednej zmianie, od brązu po czerń, czerwień lub szarość.
- D jak diameter - średnica powyżej około 6 mm to sygnał do uważniejszej obserwacji, nie do paniki.
- E jak evolving - każda wyraźna zmiana rozmiaru, koloru, kształtu lub powierzchni.
Do tego dochodzą objawy, których nie warto bagatelizować: krwawienie bez wyraźnego urazu, sączenie, strupienie, świąd, ból albo szybki wzrost. Istotna jest też zasada brzydkiego kaczątka - jeśli jedna zmiana wyraźnie odstaje od pozostałych, powinna zostać obejrzana przez specjalistę, nawet gdy nie spełnia wszystkich punktów ABCDE. DermNet podaje też, że około 70% czerniaków rozwija się de novo, czyli nie na bazie wcześniej istniejącego znamienia, więc nie wolno zakładać, że zagrożenie dotyczy tylko „starych pieprzyków”. Kiedy coś budzi wątpliwości, ostateczną odpowiedź daje badanie lekarskie.
Jak dermatolog potwierdza rozpoznanie
W gabinecie zaczyna się od oglądania całej skóry, nie tylko jednego miejsca. To ważne, bo zestawienie zmiany z pozostałymi znamionami często daje więcej niż samo spojrzenie na pojedynczy pieprzyk. Potem zwykle wchodzi dermoskopia, czyli badanie w powiększeniu i przy specjalnym oświetleniu. Jest szybkie, bezbolesne i bardzo przydatne w odróżnianiu zmian łagodnych od tych, które wyglądają podejrzanie.
- Wywiad - lekarz pyta, od kiedy zmiana istnieje, czy rośnie, swędzi, krwawi albo zmienia kolor.
- Oglądanie skóry - ocena kształtu, barwy, granic i porównanie z innymi znamionami.
- Dermoskopia - precyzyjniejsze spojrzenie na strukturę zmiany.
- Dokumentacja zdjęciowa - przydaje się, gdy zmiana ma być obserwowana w czasie.
- Biopsja lub wycięcie - jeśli obraz nie jest jednoznaczny, materiał trafia do badania histopatologicznego.
Najważniejszy praktyczny wniosek jest taki: nie każda zmiana wymaga natychmiastowego usunięcia, ale każda niejasna zmiana powinna zostać oceniona możliwie precyzyjnie. Jeśli lekarz ma wątpliwość, materiał do badania jest bezpieczniejszy niż kosmetyczne „wygładzanie” problemu. To płynnie prowadzi do pytania, kiedy usuwa się takie zmiany i dlaczego laser nie zawsze jest dobrym pomysłem.
Kiedy usuwa się zmianę i dlaczego laser nie zawsze pomaga
Usunięcie rozważa się z dwóch powodów: medycznych i estetycznych. Medycznie zmiana trafia do wycięcia wtedy, gdy wygląda podejrzanie, zmienia się albo drażni i trzeba ją dokładnie ocenić. Estetycznie usuwa się te, które przeszkadzają pacjentowi, ale tu też obowiązuje prosta zasada: najpierw trzeba wiedzieć, że to faktycznie zmiana łagodna.
| Opcja | Kiedy ma sens | Największa zaleta | Ograniczenie |
|---|---|---|---|
| Obserwacja | Gdy zmiana jest stabilna, jednolita i nie budzi podejrzeń | Brak ingerencji, brak blizny, możliwość porównania w czasie | Wymaga systematyczności i dobrych zdjęć kontrolnych |
| Wycięcie chirurgiczne | Gdy zmiana jest podejrzana, drażniona lub przeszkadza estetycznie | Można ocenić całość w histopatologii | Zostaje blizna, a gojenie trwa dłużej niż po zabiegu powierzchownym |
| Laser | Gdy zmiana jest jednoznacznie łagodna i celem jest redukcja pigmentu lub włosków | Mniej inwazyjne postępowanie w wybranych przypadkach | Nie daje materiału do histopatologii i może utrudnić późniejszą ocenę |
Według DermNet laser rozważa się tylko w jasno określonych sytuacjach, a przy jakiejkolwiek wątpliwości pierwszeństwo ma wycięcie i badanie histopatologiczne. To ważne szczególnie w gabinetach nastawionych na estetykę, bo zabieg ma poprawić wygląd, a nie zamaskować problem. Jeśli zmiana jest podejrzana, laser nie powinien zastępować diagnostyki. Po takiej decyzji zostaje już tylko dobra codzienna obserwacja, żeby niczego nie przegapić.
Co robić na co dzień, żeby nie przeoczyć ważnej zmiany
Najlepsza profilaktyka jest zaskakująco prosta. Ja polecam raz w miesiącu krótki przegląd skóry przy dobrym świetle, najlepiej z pomocą lustra albo zdjęć z telefonu. Warto notować, które znamiona są „do śledzenia”, bo pamięć po prostu bywa zawodna.
- Sprawdzaj skórę raz w miesiącu, nie tylko po wakacjach.
- Rób zdjęcia zmian z tej samej odległości i w podobnym świetle.
- Zwracaj uwagę na nowe znamiona, zwłaszcza jeśli pojawiają się po 30. roku życia lub wyglądają inaczej niż pozostałe.
- Stosuj ochronę przeciwsłoneczną, najlepiej SPF 30-50, i nie traktuj solarium jak „bezpieczniejszego słońca”.
- Nie próbuj usuwać ani przypalać zmian domowymi metodami.
- Jeśli coś zaczyna krwawić, swędzieć albo szybko rosnąć, nie czekaj kilku miesięcy na „obserwację”.
Przy zmianach barwnikowych najbardziej opłaca się myślenie systematyczne, a nie impulsywne. Dobre zdjęcie, data i porównanie z poprzednim miesiącem często dają więcej niż chaotyczne oglądanie się w lustrze. Na końcu zbieram to w jedną praktyczną zasadę, którą da się zastosować od razu.
Najprostsza zasada przy obserwacji zmian barwnikowych
Jeśli zmiana jest stabilna, symetryczna i jednolita, zwykle wystarcza rozsądna obserwacja. Jeśli zaczyna się zmieniać, wygląda inaczej niż reszta znamion albo po prostu „nie pasuje” do obrazu całej skóry, warto pokazać ją dermatologowi zamiast zgadywać. W pielęgnacji i medycynie estetycznej najwięcej błędów wynika nie z braku możliwości leczenia, tylko z zbyt wczesnego myślenia o zabiegu, zanim padnie prawidłowe rozpoznanie.
To właśnie dlatego przy takich zmianach liczy się kolejność: najpierw ocena, potem ewentualne usunięcie, a dopiero na końcu decyzja o technice. Dzięki temu nie ryzykujesz, że zabieg kosmetyczny przesłoni problem, który powinien zostać sprawdzony medycznie.