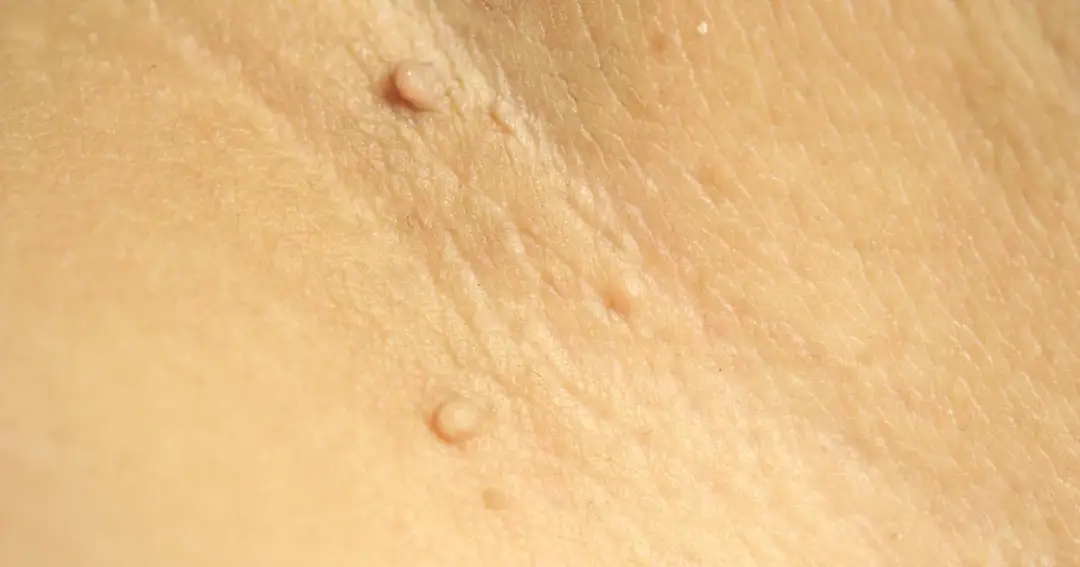
Brodawczaki to łagodne zmiany nabłonkowe związane z zakażeniem HPV, które na skórze najczęściej przybierają postać brodawek zwykłych, płaskich albo podeszwowych. W praktyce problem rzadko kończy się na samym wyglądzie: liczą się też nawroty, ból przy chodzeniu, ryzyko rozsiewania i pytanie, czy to na pewno ta sama zmiana, którą widać na zdjęciach w internecie. Poniżej wyjaśniam, jak je rozpoznać, kiedy wystarczy leczenie miejscowe, a kiedy sens ma zabieg, także laserowy.
Najważniejsze fakty o brodawkach HPV na skórze i o tym, kiedy trzeba działać
- Większość zmian jest łagodna, ale nie każda brodawkowata grudka to HPV.
- Brodawki zwykłe, podeszwowe i płaskie różnią się wyglądem oraz miejscem występowania.
- Leczenie zwykle wymaga tygodni, a nie jednego zabiegu, dlatego nawroty są możliwe.
- Krioterapia powtarzana co 2-4 tygodnie, preparaty miejscowe i laser to najczęstsze opcje.
- Zmiana, która krwawi, szybko rośnie, boli albo wygląda nietypowo, wymaga oceny dermatologa.
HPV wnika zwykle przez drobne uszkodzenia naskórka i pobudza skórę do nadmiernego rogowacenia oraz rozrostu. Dlatego zmiana bywa szorstka, wyniosła i uparta, a przy tym może przenosić się na inne miejsca przez drapanie, golenie albo ścieranie naskórka. Zdarza się też, że część zmian znika samoistnie, ale nie jest to powód, by każdą z nich po prostu zostawić samą sobie.
Ważne jest jeszcze jedno: nie wszystkie brodawkowate zmiany skóry są tym samym problemem. Część wygląda podobnie, ale ma zupełnie inną przyczynę i wymaga innego podejścia. Żeby dobrać sensowne leczenie, najpierw warto wiedzieć, z jakim typem zmiany ma się do czynienia.
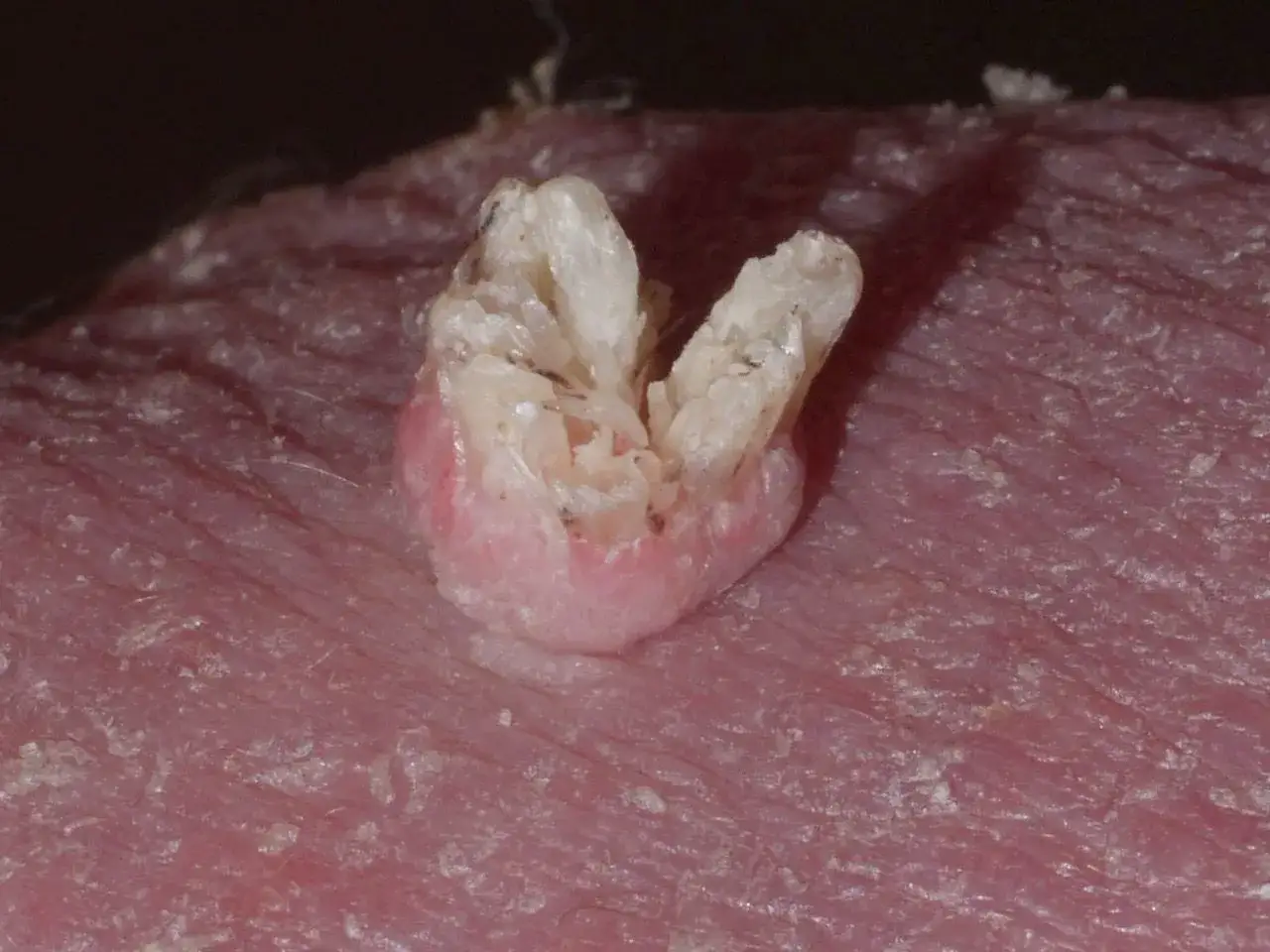
Jak wyglądają najczęstsze odmiany i gdzie pojawiają się najczęściej
W codziennej praktyce patrzę przede wszystkim na lokalizację, powierzchnię i to, czy zmiana boli przy ucisku. To zwykle daje więcej niż sama nazwa. Najczęstsze odmiany różnią się dość wyraźnie:
| Rodzaj zmiany | Jak zwykle wygląda | Gdzie pojawia się najczęściej | Co ją wyróżnia |
|---|---|---|---|
| Brodawka zwykła | Szorstka, wyniosła, czasem z drobnymi ciemnymi punktami | Dłonie, palce, okolice paznokci | Często twardnieje i potrafi pękać przy urazie |
| Brodawka podeszwowa | Spłaszczona przez nacisk, często zrogowaciała | Podeszwy stóp, pięty, palce stóp | Boli przy chodzeniu i bywa mylona z odciskiem |
| Brodawka płaska | Drobna, gładka, raczej niska niż wyniosła | Twarz, grzbiety dłoni, przedramiona | Często występuje licznie i łatwo się rozsiewa po goleniu |
| Brodawka nitkowata | Cienka, wydłużona, czasem „wystająca” jak nitka | Twarz, okolice ust, powieki, szyja | Bywa szczególnie uciążliwa estetycznie, choć mała |
Jeśli zmiana na stopie boli przy staniu, a na dłoni ma chropowatą powierzchnię, prawdopodobieństwo brodawki jest duże. Inaczej patrzę na drobne, gładkie grudki na twarzy, bo tam często w grę wchodzą zmiany płaskie lub coś zupełnie niezwiązanego z HPV. To prowadzi do najczęstszej pułapki, czyli pomylenia brodawki z innym problemem skórnym.
Z czym łatwo je pomylić
Najwięcej błędów bierze się stąd, że wiele zmian skórnych wygląda podobnie. Ja zwykle zaczynam od prostego pytania: czy to na pewno brodawka, czy tylko coś, co ją naśladuje. Najczęściej myli się ją z:
- włókniakiem miękkim - zwykle jest miękki, uszypułowany i nie ma szorstkiej powierzchni;
- modzelem albo odciskiem - pojawia się tam, gdzie działa ucisk, zwłaszcza na stopach;
- brodawką łojotokową - wygląda jak zmiana „przyklejona” do skóry, częściej jest brunatna lub szarawa;
- mięczakiem zakaźnym - częściej ma gładką powierzchnię i charakterystyczne zagłębienie pośrodku.
Jeśli zmiana rośnie nietypowo, krwawi bez urazu, zmienia kolor albo pojawia się na twarzy czy w okolicy intymnej, lepiej nie zakładać z góry, że to tylko brodawka. W takich miejscach oględziny dermatologiczne są po prostu bezpieczniejsze. Gdy rozpoznanie jest już pewniejsze, można sensownie dobrać leczenie.
Jak wygląda leczenie, od domowych preparatów po laser
Nie ma jednej metody, która działa tak samo dobrze u każdego. Dobór leczenia zależy od lokalizacji, liczby zmian, wieku skóry i tego, jak bardzo zależy Ci na szybkim efekcie. W praktyce najczęściej wykorzystuje się kilka opcji:
| Metoda | Kiedy ma sens | Plusy | Ograniczenia |
|---|---|---|---|
| Preparaty miejscowe z działaniem keratolitycznym | Małe, typowe zmiany, zwłaszcza na dłoniach i stopach | Można stosować w domu, są dość dostępne | Wymagają regularności i cierpliwości |
| Krioterapia | Pojedyncze lub oporne brodawki | Szybka w gabinecie, dobrze działa na wiele typów zmian | Może boleć, dawać pęcherz i przejściowe przebarwienia |
| Łyżeczkowanie lub elektrokoagulacja | Wybrane, dobrze odgraniczone zmiany | Usuwa widoczną zmianę od razu | Ryzyko blizny i potrzeba znieczulenia miejscowego |
| Laser CO2 | Zmiany oporne, mnogie albo położone w miejscach wymagających precyzji | Precyzja i dobra kontrola głębokości działania | To nie jest rozwiązanie pierwszego wyboru dla każdej brodawki |
Po krioterapii skóra zwykle goi się w ciągu 4-7 dni, ale sam zabieg często trzeba powtórzyć co 2-4 tygodnie. Bez leczenia część zmian znika w ciągu kilku miesięcy, inne utrzymują się latami. Z tego powodu nie obiecuję szybkiego efektu po jednym podejściu, bo przy brodawkach wygrywa raczej konsekwencja niż spektakularny jednorazowy zabieg. Właśnie dlatego laser bywa dobrym wyborem tam, gdzie liczy się precyzja, estetyka i mniejsza liczba nawrotów po dobrze dobranym protokole leczenia.
Przy zmianach w okolicy narządów płciowych lekarz może dobrać także leczenie miejscowe na receptę lub skierować na zabieg, ale to już osobna sytuacja kliniczna. W przypadku zmian skórnych na dłoniach i stopach najczęściej najważniejsze są regularność, dobra technika i rozsądny plan kontroli. To z kolei wymaga unikania kilku błędów, które bardzo często przedłużają problem.
Czego nie robić, żeby nie rozsiewać zmian
Najwięcej szkód robi mechaniczne drażnienie. HPV lubi mikrourazy, więc każdy ruch, który rozrywa naskórek, może rozsiewać zmianę dalej. Unikam przede wszystkim tego:
- nie wycinam ani nie przypalam zmiany na własną rękę;
- nie skubię i nie drapię zrogowaciałej powierzchni;
- nie używam tej samej maszynki do golenia na zmianie i na zdrowej skórze;
- nie nakładam silnych kwasów na twarz, okolice oczu ani błony śluzowe bez zalecenia lekarza;
- nie dzielę ręczników, pumeksów, pilników i akcesoriów do pielęgnacji stóp;
- nie zrywam strupków po zabiegach, bo to opóźnia gojenie i zwiększa ryzyko blizny.
W praktyce największym wrogiem jest pośpiech. Jeśli zmiana nie znika od razu, nie oznacza to jeszcze, że metoda jest zła. Często oznacza po prostu, że skóra potrzebuje czasu i spokojniejszego prowadzenia. Gdy już ograniczy się rozsiewanie, warto pomyśleć o profilaktyce nawrotów.
Jak zmniejszyć ryzyko nawrotu i zakażenia
Nie da się całkowicie wyeliminować ryzyka, ale można je wyraźnie zmniejszyć. Widziałam wiele przypadków, w których same nawyki pielęgnacyjne robiły większą różnicę niż kolejna przypadkowa maść. Najbardziej pomaga:
- zakrywanie aktywnej zmiany plastrem, zwłaszcza jeśli ociera o ubranie lub obuwie;
- dbanie o suchą, czystą skórę stóp i regularną zmianę skarpet;
- noszenie klapek w miejscach wspólnych, gdzie skóra stóp ma kontakt z wilgotną podłogą;
- niepożyczanie ręczników, maszynek do golenia i pilników;
- ostrożność przy goleniu, bo mikrourazy ułatwiają rozsiew zmian na twarzy i szyi;
- szczepienie przeciw HPV, jeśli lekarz oceni, że ma to sens profilaktyczny w danej sytuacji.
Warto też pamiętać, że szczepienie nie leczy istniejących zmian, ale pomaga ograniczać nowe zakażenia. U osób z obniżoną odpornością brodawki częściej wracają i bywają bardziej oporne, dlatego w takich przypadkach lepiej nie czekać zbyt długo na spontaniczną poprawę. Jeśli mimo profilaktyki zmiana dalej się utrzymuje, przechodzę do bardziej konkretnego planu działania.
Co robię, gdy zmiana nie znika po kilku tygodniach
Jeśli po 8-12 tygodniach nie ma wyraźnej poprawy, nie brnę uparcie w tę samą metodę. Najpierw sprawdzam, czy rozpoznanie było trafne, bo część zmian po prostu nie jest brodawką HPV. Potem patrzę na trzy rzeczy: lokalizację, głębokość zmiany i to, czy leczenie było regularne.
- Jeśli zmiana jest typowa, ale oporna, zwykle zmieniam metodę albo łączę dwa sposoby leczenia.
- Jeśli jest bolesna, krwawi lub szybko rośnie, potrzebna jest ponowna ocena dermatologiczna.
- Jeśli wygląda nietypowo, lekarz może rozważyć biopsję, żeby wykluczyć inną przyczynę.
- Jeśli zmiana wraca w tym samym miejscu, trzeba ocenić, czy nie dochodzi do ciągłego drażnienia skóry.
Właśnie tak podchodzę do tego tematu: bez paniki, ale też bez udawania, że każda zmiana sama się ułoży. Typowa brodawka często daje się opanować leczeniem miejscowym albo zabiegowym, oporna wymaga zmiany strategii, a każda nietypowa zasługuje na ocenę specjalisty, zanim zacznie się ją traktować jak zwykły problem estetyczny.