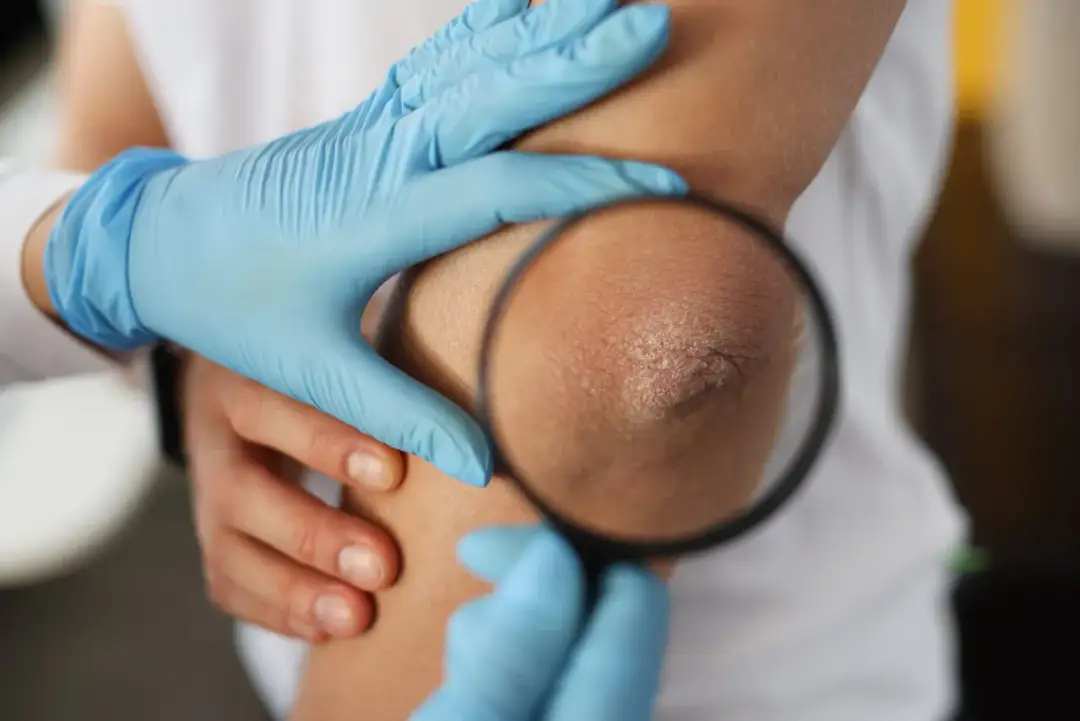
Nadmierne rogowacenie naskórka, czyli hiperkeratoza, to nie jedna choroba, ale sposób, w jaki skóra reaguje na tarcie, stan zapalny, zakażenie albo zaburzenia ogólne. W praktyce oznacza to zgrubienie, szorstkość, łuszczenie, a czasem pęknięcia, które nie chcą się goić. W tym tekście pokazuję, jak rozpoznać przyczynę, kiedy wystarczy dobra pielęgnacja, a kiedy potrzebna jest diagnoza dermatologiczna.
Najważniejsze rzeczy o zrogowaceniu skóry w skrócie
- To objaw, a nie jedna konkretna choroba.
- Najczęstsze wyzwalacze to tarcie, ucisk, stan zapalny, zakażenie, słońce i uwarunkowania genetyczne.
- Na stopach i dłoniach problem często wynika z przeciążenia, ale gdy zmiana jest rozlana albo nawraca, trzeba szukać głębszej przyczyny.
- Najbezpieczniej działają emolienty, preparaty keratolityczne i leczenie choroby podstawowej.
- Alarmujące są szybki wzrost, krwawienie, ból, asymetria, owrzodzenie i zmiana po słońcu.
Czym jest hiperkeratoza i dlaczego skóra grubieje
Patrzę na to tak: skóra zaczyna się bronić przed przeciążeniem albo drażnieniem, ale robi to zbyt intensywnie. Warstwa rogowa naskórka, czyli jego najbardziej zewnętrzna część, grubieje, bo komórki naskórka produkują i gromadzą więcej keratyny niż powinny. Keratynocyty, czyli główne komórki naskórka, działają wtedy jak robotnicy, którzy nie dostali sygnału, że budowa już się skończyła.
Efekt jest łatwy do zauważenia: skóra robi się sucha, twarda, mało elastyczna i traci gładkość. Jeśli proces trwa długo, pojawiają się pęknięcia, bolesność i większa podatność na stan zapalny. To dlatego z pozoru „grubsza skóra” bywa realnym problemem medycznym, a nie tylko estetycznym drobiazgiem. Gdy rozumiem mechanizm, łatwiej mi odróżnić zwykłe przeciążenie od sygnału choroby.
Co najczęściej wywołuje zrogowacenie skóry
Najczęściej źródłem problemu jest coś bardzo przyziemnego: tarcie, ucisk, źle dobrane obuwie albo powtarzalny ruch. Ale równie dobrze przyczyną może być choroba skóry, zakażenie, a czasem proces ogólnoustrojowy. W praktyce nie oceniam samej warstwy rogowej, tylko szukam wyzwalacza, który ją napędza.
| Przyczyna | Jak zwykle wygląda | Co to sugeruje |
|---|---|---|
| Ucisk i tarcie | Modzele, odciski, twarde pięty, zgrubienie w jednym stałym miejscu | Najpierw trzeba sprawdzić buty, sposób chodzenia, sport lub pracę manualną |
| Choroby zapalne skóry | Suche, łuszczące się ogniska, czasem świąd i zaczerwienienie | Może chodzić o łuszczycę, wyprysk albo atopowe zapalenie skóry |
| Zakażenia | Nierówna powierzchnia, bolesność, zgrubienie wokół zmiany, czasem brodawkowata struktura | Trzeba rozważyć brodawki wirusowe lub grzybicę |
| Słońce | Szorstkie, chropowate ogniska na twarzy, uszach, grzbietach dłoni | Takie zmiany wymagają oceny, bo nie każda „sucha plamka” jest błaha |
| Tło genetyczne | Zmiany od dzieciństwa, często symetryczne, na dłoniach i stopach | Warto zebrać wywiad rodzinny i nie zakładać, że to wyłącznie kwestia pielęgnacji |
| Leki i choroby ogólne | Nowe, rozlane zgrubienia bez oczywistego powodu | Trzeba sprawdzić leki, choroby przewlekłe i ewentualne zaburzenia metaboliczne |
Jeśli zmiana ma wyraźny punkt nacisku, zwykle myślę najpierw o mechanice. Jeśli pojawia się bez takiego wyjaśnienia, jest rozlana albo wraca mimo pielęgnacji, szukam przyczyny głębiej. I właśnie to rozróżnienie prowadzi do najczęstszych postaci, z jakimi pacjenci trafiają do gabinetu.
Jakie postacie widzę najczęściej na dłoniach, stopach i paznokciach
Na stopach problem najczęściej zaczyna się od nacisku, a na dłoniach od częstego tarcia, detergentów lub pracy, która stale obciąża skórę. Różnice są ważne, bo w gabinecie zupełnie inaczej traktuję modzel, inaczej odcisk, a jeszcze inaczej rozlane rogowacenie dłoni i podeszew.
- Modzele to rozlane, zwykle mniej bolesne zgrubienia. Pojawiają się tam, gdzie skóra długo się broni przed uciskiem, dlatego często widzę je na piętach, przodostopiu albo na dłoniach u osób pracujących rękami.
- Odciski są mniejsze, głębsze i częściej bolą punktowo. Mają centralnie twardszy fragment, który wbija się w tkankę jak mały korek.
- Pękające pięty to nie tylko problem wizualny. Gdy skóra jest bardzo gruba i sucha, zaczyna rozchodzić się pod ciężarem ciała, a wtedy łatwo o szczeliny, ból i wtórne zakażenie.
- Rogowacenie dłoni i stóp może być dziedziczne albo nabyte. Jeśli zmiana jest symetryczna, przewlekła i obejmuje dużą powierzchnię, myślę nie tylko o obuwiu, ale też o chorobie skóry lub uwarunkowaniu genetycznym.
- Zmiany pod paznokciem pojawiają się np. przy łuszczycy. Płytka paznokciowa może się pogrubiać, a pod nią zbiera się zrogowaciały materiał, który utrudnia normalny wzrost paznokcia.
Ten podział pomaga też odróżnić zwykłe przeciążenie od zmiany, której nie powinno się już traktować jak problemu podologicznego. Następny krok to sprawdzenie, kiedy naprawdę trzeba przyspieszyć diagnostykę.
Po czym odróżnić zwykłe zgrubienie od zmiany wymagającej diagnostyki
Nie każde zrogowacenie jest groźne, ale nie każda twarda plamka jest też „zwykłym odciskiem”. Najbardziej czujny jestem wtedy, gdy zmiana zachowuje się inaczej niż typowa skóra przeciążeniowa. Krótkie, praktyczne kryteria pomagają tu bardziej niż intuicja.
- Zmiana pojawiła się nagle i nie ma oczywistego powodu mechanicznego.
- Rośnie szybko, zmienia kolor albo zaczyna krwawić po lekkim potarciu.
- Jest asymetryczna, ma nieregularne brzegi lub twardą podstawę.
- Występuje na twarzy, uszach, grzbietach dłoni lub innych miejscach stale narażonych na słońce.
- Boli nie tylko przy ucisku, ale też samoistnie albo powoduje pieczenie.
- To nie pojedynczy odcisk, tylko kilka ognisk w różnych lokalizacjach naraz.
Właśnie w takich sytuacjach trzeba myśleć szerzej niż o kosmetyce. Zdarza się, że podobnie wyglądające ognisko okazuje się brodawką, wypryskiem, łuszczycą albo rogowaceniem słonecznym, a wtedy zwykłe ścieranie tylko odkłada właściwe leczenie. Dlatego diagnostyka ma tu realną wartość.
Jak dermatolog stawia rozpoznanie
Zaczynam od wywiadu, bo sam wygląd zmiany rzadko mówi wszystko. Pytam o czas trwania, ból, świąd, tarcie, obuwie, pracę, sport, leki, choroby przewlekłe i rodzinne występowanie podobnych zmian. To zwykle już zawęża pole poszukiwań.
Następnie wchodzi badanie skóry. Dermatolog albo podolog ocenia lokalizację, symetrię, powierzchnię i twardość zmiany. Jeśli trzeba, korzysta z dermatoskopu, czyli powiększającego narzędzia do oglądania skóry. Przy podejrzeniu grzybicy przydaje się badanie mykologiczne, a przy niejasnych lub podejrzanych zmianach czasem potrzebna jest biopsja.To ważne także z perspektywy zabiegów estetycznych. Sam zabieg, nawet bardzo starannie wykonany, nie rozwiąże problemu, jeśli pod spodem trwa stan zapalny, infekcja albo proces wymagający leczenia dermatologicznego. Gdy rozpoznanie jest już jasne, dopiero wtedy sensownie przechodzę do pielęgnacji i terapii.
Co naprawdę pomaga w pielęgnacji i leczeniu
W pielęgnacji zrogowaciałej skóry liczy się konsekwencja, a nie agresja. Najlepiej działają rozwiązania, które zmiękczają naskórek, zmniejszają tarcie i jednocześnie nie prowokują skóry do jeszcze silniejszej obrony. W praktyce często wygrywa prosty, ale regularny plan.
Domowa pielęgnacja, która ma sens
- Emolienty nakładaj regularnie, najlepiej na lekko wilgotną skórę. To najprostszy sposób na ograniczenie przesuszenia i pękania.
- Keratolityki, czyli substancje zmiękczające i rozluźniające warstwę rogową, sprawdzają się przy grubszych zmianach. W praktyce używa się m.in. mocznika w zakresie 5-40%, kwasu salicylowego 0,5-10% albo glikolu propylenowego 20-70%.
- Na stopy i dłonie lepiej zwykle działają gęste maści oraz kremy niż lekkie balsamy, bo dłużej utrzymują wilgoć.
- Jeśli skóra jest bardzo twarda, delikatne opracowanie po kąpieli bywa pomocne, ale bez ścierania do „żywego” naskórka.
- Przy zmianach na stopach trzeba odciążyć miejsce ucisku: zmienić buty, sprawdzić wkładki, skorygować sposób chodzenia albo przeciążenie treningowe.
Przeczytaj również: Przeczosy - jak rozpoznać przyczynę i wyleczyć ślady po drapaniu?
Kiedy trzeba leczyć przyczynę
Jeśli zrogowacenie wynika z łuszczycy, wyprysku albo atopii, samo nawilżanie nie wystarczy. Wtedy potrzebne są leki przeciwzapalne dobrane do miejsca i nasilenia zmian. Przy grzybicy albo brodawkach potrzebne jest leczenie przyczynowe, bo bez niego skóra będzie wciąż produkować nową, grubą warstwę.
W cięższych, opornych przypadkach dermatolog może rozważyć leki normalizujące rogowacenie, na przykład miejscowe retinoidy albo, w ściśle wybranych sytuacjach, acytretynę. To już leczenie specjalistyczne, prowadzone pod kontrolą, bo takie preparaty mają ograniczenia i działania niepożądane. W gabinecie pojawiają się też procedury podologiczne lub dermatologiczne, ale ich sens zależy od rozpoznania, a nie od samego wyglądu zmiany.
Gdy mam ustaloną przyczynę i plan działania, kolejnym krokiem staje się unikanie błędów, które najczęściej pogarszają stan skóry zamiast go poprawiać.
Czego nie robić, żeby nie pogłębić problemu
Najczęstszy błąd to zbyt agresywne ścieranie. Skóra reaguje na to jak na uraz i często produkuje jeszcze więcej zrogowaciałej warstwy. Drugi błąd to leczenie każdej szorstkiej plamy tak samo, bez sprawdzenia, czy nie jest to zmiana zapalna, zakaźna albo wymagająca diagnostyki.
- Nie wycinaj zmian ostrym nożem, żyletką ani cążkami „na wyczucie”.
- Nie używaj mocnych kwasów na głębokie pęknięcia i otarcia, bo podrażnisz skórę jeszcze bardziej.
- Nie zakładaj, że brodawka, odcisk i modzel to to samo, bo każde z tych ognisk zachowuje się inaczej.
- Nie stosuj intensywnego ścierania, jeśli masz cukrzycę, zaburzenia czucia albo słabe krążenie w stopach.
- Nie ignoruj zmiany, która krwawi, szybko rośnie albo pojawia się na skórze stale eksponowanej na słońce.
Warto też pamiętać, że nie każdy zabieg gabinetowy jest dobrym pierwszym ruchem. Jeśli skóra jest zapalnie zmieniona, pękająca albo nietypowa, lepiej najpierw ustalić rozpoznanie, a dopiero potem planować opracowanie, peeling czy inne procedury. To zwykle oszczędza czasu, pieniędzy i rozczarowań.
Co sprawdzić, zanim uznam zgrubienie za drobiazg kosmetyczny
Najprostsze pytanie brzmi: czy ta zmiana ma jasne, mechaniczne wyjaśnienie, czy pojawiła się bez niego. Jeśli zgrubienie powstało dokładnie tam, gdzie but uciska od miesięcy, najpewniej trzeba skorygować obuwie i pielęgnację. Jeśli jednak skóra grubieje nawracająco, w kilku miejscach albo wygląda inaczej niż zwykły modzel, nie odkładałabym diagnostyki.
Najbardziej praktyczne podejście jest zwykle najskuteczniejsze: zmiękczać, odciążać, obserwować i jednocześnie pilnować objawów alarmowych. Gdy zmiana ma nietypowy wygląd, lokalizację albo przebieg, szybka konsultacja dermatologiczna jest rozsądniejsza niż kolejne tygodnie samodzielnych prób. Im szybciej ustali się przyczynę, tym większa szansa, że skóra wróci do elastyczności bez zbędnego drażnienia.