Grzybica skóry zwykle zaczyna się niewinnie: od swędzącej plamy, lekkiego łuszczenia albo zaczerwienienia, które łatwo pomylić z przesuszeniem czy egzemą. Poniżej pokazuję, jak rozpoznać typowe zmiany, kiedy warto zrobić badanie mykologiczne, jak wygląda sensowne leczenie i co zrobić, żeby infekcja nie wracała. To temat prosty tylko z pozoru, bo kilka częstych błędów potrafi wydłużyć problem o tygodnie.
Najważniejsze są szybkie rozpoznanie, właściwy lek i konsekwencja w pielęgnacji
- Zmiany najczęściej mają postać swędzących, łuszczących się ognisk z wyraźniejszym brzegiem.
- Do zakażenia dochodzi przez kontakt z człowiekiem, zwierzęciem albo zanieczyszczoną powierzchnią.
- Przy nietypowym obrazie dermatolog może zlecić badanie mykologiczne z zeskrobiny skóry.
- Łagodne zmiany leczy się zwykle miejscowo przez 2-4 tygodnie, a bardziej rozległe przypadki wymagają leczenia doustnego.
- Kremy ze sterydem mogą maskować problem i go nasilać.
- Najczęstsze nawroty wynikają z pośpiechu, wilgoci, wspólnych ręczników i niedokończonej kuracji.
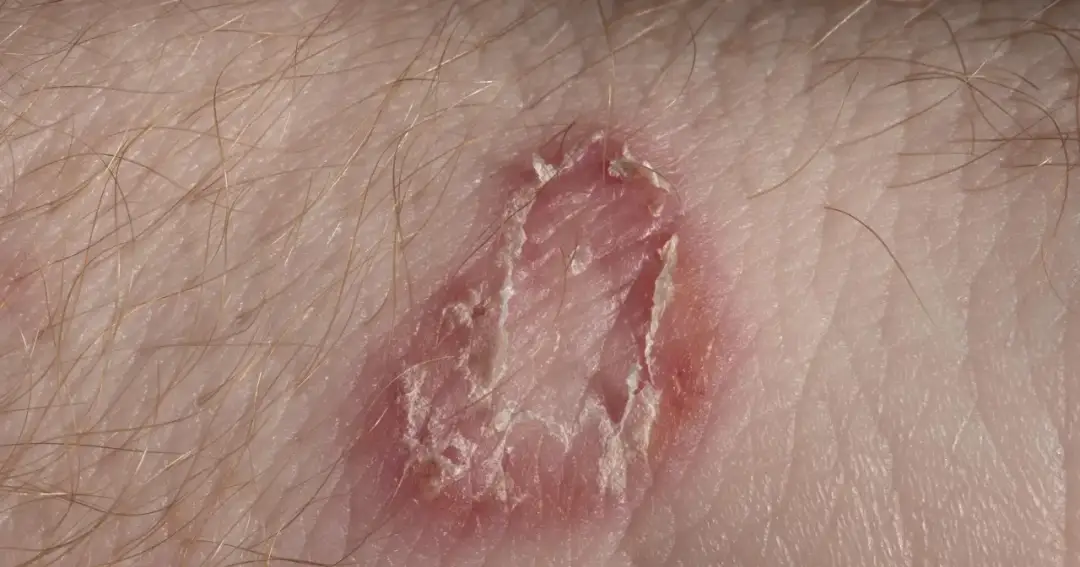
Jak wygląda zakażenie grzybicze skóry
Najbardziej typowy obraz to okrągła albo obrączkowata zmiana, która swędzi, lekko się łuszczy i ma wyraźniejszy, aktywny brzeg. Środek ogniska bywa spokojniejszy, jaśniejszy albo mniej zaczerwieniony, dlatego całość wygląda jak pierścień. Czasem widać kilka nakładających się ognisk, a na ciemniejszej skórze rumień może przyjmować odcień brązowy, szary lub purpurowy.
W praktyce najczęściej pojawia się to na tułowiu, ramionach, udach, w pachwinach, na stopach, a czasem także na twarzy. Jeśli zmiana rośnie z dnia na dzień, po kontaktach ze świądem lub po intensywnym poceniu, mam już mocny sygnał ostrzegawczy. Pierwsze objawy zwykle pojawiają się po kilku dniach, najczęściej w przedziale od 4 do 14 dni po kontakcie z grzybem.
Warto pamiętać, że ta sama grupa patogenów może zajmować również włosy i paznokcie, więc nie każdy przypadek kończy się na jednej plamie na skórze. Sam wygląd zmian jest ważny, ale równie istotne są źródło zakażenia i warunki, w których grzyb ma najlepsze pole do rozwoju.
Skąd bierze się zakażenie i kto choruje częściej
Najczęściej odpowiadają za to dermatofity, czyli grzyby lubiące keratynę obecną w naskórku, włosach i paznokciach. Zakażenie przenosi się przez bezpośredni kontakt z osobą chorą, zwierzęciem albo skażoną powierzchnią. To dlatego problem pojawia się po basenie, siłowni, saunie, wspólnej szatni czy po używaniu cudzych ręczników, obuwia i akcesoriów do paznokci.
Ja szczególnie zwracam uwagę na sytuacje, które tworzą dla grzybów idealne środowisko: ciepło, wilgoć, ciasną odzież i spoconą skórę, która długo nie ma szansy wyschnąć. Ryzyko rośnie też u osób z obniżoną odpornością, cukrzycą, przewlekłymi chorobami skóry oraz u tych, którzy często korzystają z publicznych miejsc treningowych i kąpielowych.
W NFZ przypomina się, że to właśnie publiczne toalety, łazienki, pływalnie, sauny i siłownie mogą zwiększać ryzyko zakażeń grzybiczych. Dla mnie to praktyczny wniosek: sama higiena nie wystarcza, jeśli codziennie fundujemy skórze wilgoć, ocieranie i kontakt z cudzymi powierzchniami. Gdy znam już typowe źródła problemu, łatwiej odróżnić go od egzemy czy łuszczycy.Jak odróżnić je od innych zmian i kiedy potrzebne są badania
Tu najłatwiej o pomyłkę, bo podobne zaczerwienienie i świąd mogą dawać też wyprysk, łuszczyca albo kontaktowe zapalenie skóry. Właśnie dlatego nie opieram się wyłącznie na tym, że zmiana swędzi. Patrzę na kształt, brzeg, tempo szerzenia się i to, czy ognisko ma obrączkowaty charakter.
| Obraz zmiany | Co bardziej pasuje | Dlaczego to ważne |
|---|---|---|
| Obrączkowata, swędząca plama z łuszczącym się brzegiem | Zakażenie dermatofitami | Najczęściej wymaga leku przeciwgrzybiczego, a nie emolientu |
| Bardzo suchy, pękający rumień bez wyraźnej obwódki | Egzema lub silne przesuszenie | Tu leczenie jest inne i steryd bywa uzasadniony tylko po ocenie lekarza |
| Grube łuski, ostre granice, zmiany na łokciach lub kolanach | Łuszczyca | Łatwo to pomylić z grzybicą i niepotrzebnie opóźnić terapię |
| Nagłe pieczenie po nowym kosmetyku lub detergencie | Kontaktowe zapalenie skóry | Wtedy trzeba szukać drażniącego czynnika, nie tylko zakażenia |
Jeśli obraz nie jest typowy, zmiana nawraca albo leczenie „na oko” nie daje sensownej poprawy, dermatolog zwykle zleca badanie mykologiczne. Pobiera się zeskrobinę ze skóry, czasem materiał z włosa lub paznokcia, żeby potwierdzić rozpoznanie i dobrać terapię celniej. To prosty sposób, by nie leczyć w ciemno i nie maskować infekcji sterydem. Jeśli wiem, z czym to porównać, łatwiej wybrać właściwe leczenie zamiast zgadywać.
Leczenie, które zwykle działa
Przy ograniczonych zmianach na skórze najczęściej wystarcza leczenie miejscowe, czyli krem, maść, lotion albo puder z lekiem przeciwgrzybiczym. W praktyce spotyka się substancje takie jak klotrimazol, mikonazol, terbinafina czy ketokonazol. Taka kuracja trwa zwykle 2-4 tygodnie, a preparat stosuje się dokładnie tak długo, jak zaleca ulotka lub lekarz, nawet jeśli swędzenie ustąpi szybciej.
Jeżeli zmiany są rozległe, nawracające, obejmują owłosioną skórę głowy albo nie odpowiadają na leczenie miejscowe, potrzebne bywają leki doustne. To ważne, bo na skórze głowy same kremy zwykle nie wystarczają, a terapia może potrwać 1-3 miesiące. Im większy obszar i im głębiej zajęty problem, tym bardziej sens ma leczenie prowadzone przez lekarza.
Najważniejsza rzecz, którą podkreślam bez wahania: nie stosuję na własną rękę maści ze sterydem, jeśli nie mam pewności, że to nie jest zakażenie grzybicze. Steryd potrafi chwilowo zmniejszyć zaczerwienienie, ale jednocześnie osłabia miejscową obronę skóry i może rozwinąć infekcję bardziej niż sama choroba. Nawet najlepszy preparat nie pomoże długo, jeśli po drodze popełnia się kilka typowych błędów.
Czego nie robić podczas kuracji
Najczęstszy błąd to przerwanie terapii, gdy tylko świąd zaczyna ustępować. To właśnie wtedy część osób uznaje problem za rozwiązany, a grzyb zostaje w skórze i po kilku tygodniach wraca ze zdwojoną siłą. Drugi klasyk to sięganie po przypadkowe kremy przeciwzapalne albo sterydowe, bo „szybko ściągną czerwoność”.- Nie przerywam leczenia zbyt wcześnie.
- Nie używam maści sterydowych bez pewnego rozpoznania.
- Nie drapię i nie złuszczam agresywnie zmian.
- Nie dzielę ręczników, gąbek, maszynek ani przyborów do paznokci.
- Nie zakładam wilgotnych ubrań ani obcisłych syntetyków na podrażnioną skórę.
- Nie udaję, że problem zniknie sam, jeśli ognisko się powiększa.
Do tego dochodzi jeszcze jeden szczegół, który często widzę w praktyce: skóra w trakcie infekcji bywa podrażniona, więc im bardziej ją szorujemy, tym gorzej wygląda jej bariera ochronna. Delikatne mycie i dokładne osuszanie działają lepiej niż mocne tarcie. Po opanowaniu infekcji najważniejsze staje się niedopuszczenie do nawrotu.
Jak zamknąć temat, żeby nie wrócił po kilku tygodniach
Profilaktyka jest mniej efektowna niż krem z apteki, ale to ona robi największą różnicę. Najprostsza zasada brzmi: skóra ma być czysta, sucha i nieprzegrzana. Po kąpieli dokładnie osuszaj fałdy, pachwiny, przestrzenie między palcami i miejsca, które łatwo zostają wilgotne po treningu lub upale.
Warto też działać bardzo przyziemnie: zmieniać skarpetki codziennie, wybierać przewiewne tkaniny, wietrzyć buty i nie pożyczać nikomu ręczników, kapci ani akcesoriów kosmetycznych. W miejscach wspólnych, takich jak basen, sauna czy siłownia, lepiej sprawdzają się własne klapki niż chodzenie boso. Jeśli problem wraca, sprawdzam też domowników i zwierzęta, bo źródło zakażenia bywa poza samą skórą.
Przy nawracających zmianach, nietypowym wyglądzie albo zajęciu twarzy, głowy czy paznokci nie traktuję tego jak drobnej niedogodności kosmetycznej. To sygnał, że warto przejść od domowych prób do konkretnej diagnostyki. Dobrze poprowadzona terapia zwykle daje wyraźną poprawę, ale jej skuteczność zależy od tego, czy nie wraca się do tych samych nawyków, które problem wywołały.