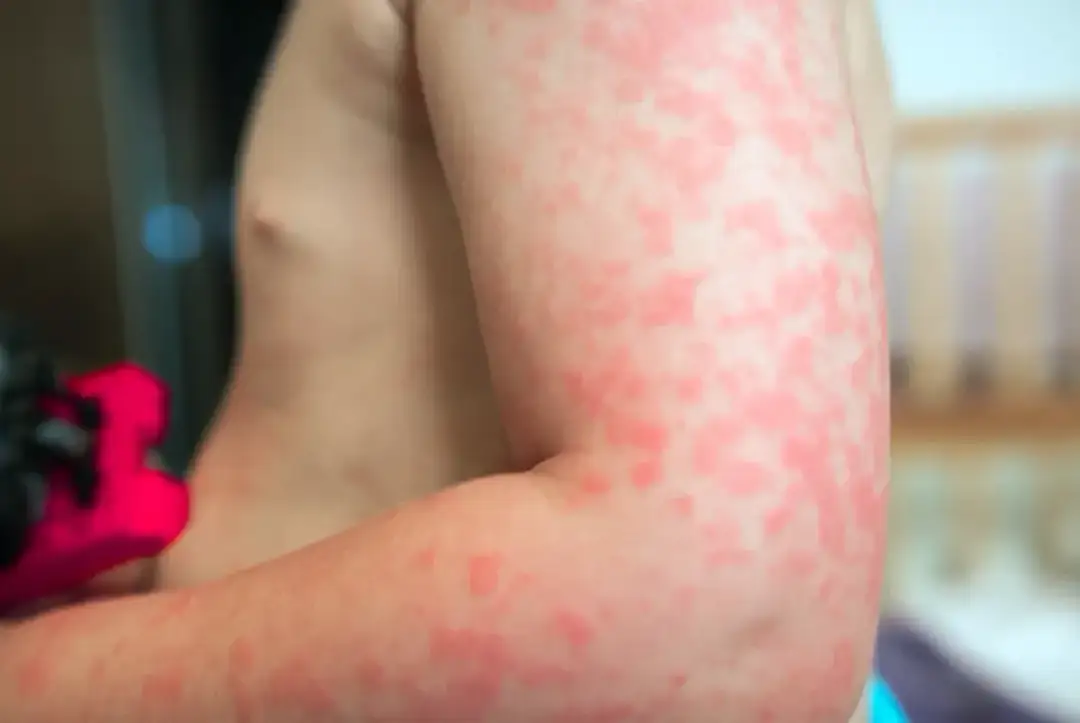
Uczulenie na słońce może wyglądać jak zwykła wysypka, ale w praktyce często oznacza znacznie bardziej złożoną reakcję skóry na promieniowanie UV, kosmetyk, lek albo chorobę towarzyszącą. W tym artykule wyjaśniam, jak odróżnić taką reakcję od oparzenia, po czym rozpoznać najczęstsze objawy i co zrobić od razu, gdy skóra zaczyna piec, swędzieć lub czerwienić się po ekspozycji na światło. Pokazuję też, kiedy wystarczy domowa pielęgnacja, a kiedy potrzebna jest diagnostyka u dermatologa.
Najważniejsze informacje o nadwrażliwości skóry na światło
- To nie zawsze jest jedna choroba - pod tym samym objawem mogą kryć się różne mechanizmy, od pokrzywki słonecznej po reakcję na lek lub kosmetyk.
- Czas pojawienia się objawów ma znaczenie - zmiany po kilku minutach zwykle oznaczają coś innego niż swędząca wysypka po kilku godzinach.
- Pierwszy krok jest prosty - zejście z słońca, schłodzenie skóry i unikanie dalszej ekspozycji często przynoszą największą ulgę.
- Jeśli problem wraca, potrzebna jest diagnostyka - fototesty pomagają ustalić, która część światła wywołuje reakcję.
- Filtr to za mało - skuteczna ochrona wymaga też ubrań, cienia i sprawdzenia leków oraz kosmetyków.
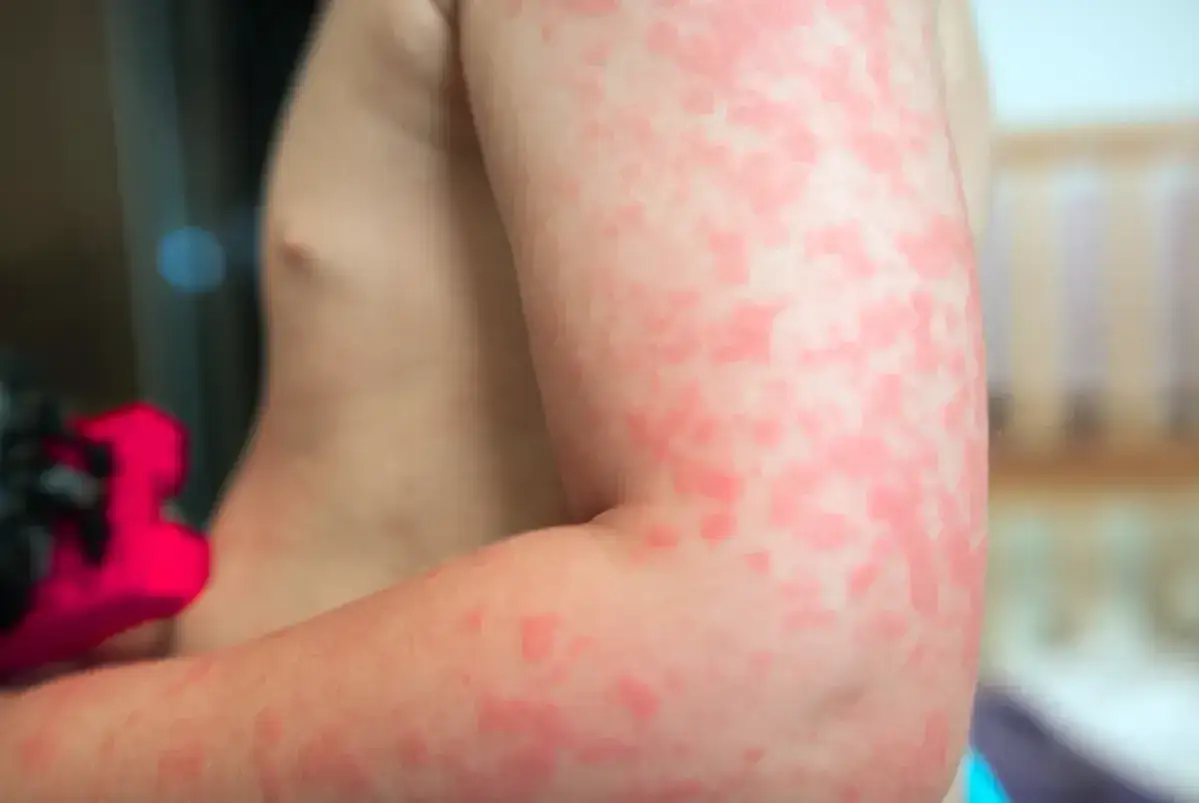
Jak wygląda reakcja skóry na światło
Najczęściej problem zaczyna się na odsłoniętych partiach ciała: twarzy, dekolcie, karku, grzbietach dłoni, ramionach i przedramionach. Skóra może być zaczerwieniona, swędząca, rozgrzana, piekąca albo pokryta drobnymi grudkami, bąblami czy pęcherzykami. U części osób objawy pojawiają się w ciągu minut, u innych dopiero po kilku godzinach lub następnego dnia, dlatego czas reakcji jest jednym z najlepszych tropów diagnostycznych.
Ja zwykle patrzę najpierw nie na sam wygląd zmian, ale właśnie na tempo ich powstawania. Jeśli bąble wyskakują po kilkunastu minutach, bardziej pasuje pokrzywka słoneczna. Jeśli wysypka dochodzi wolniej, jest swędząca i utrzymuje się kilka dni, częściej myślę o polimorficznej osutce świetlnej albo o reakcji fotoalergicznej. Zwykłe oparzenie słoneczne też trzeba brać pod uwagę, ale ono ma inny charakter: dominuje ból i pieczenie, a nie typowa alergiczna wysypka.
| Rodzaj reakcji | Kiedy zwykle się pojawia | Jak wygląda | Co często ją wywołuje |
|---|---|---|---|
| Polimorficzna osutka świetlna | Po kilku godzinach do 1-2 dni | Swędzące grudki, plamy, czasem drobne pęcherzyki | Pierwsze mocne ekspozycje sezonu, zwłaszcza na wiosnę i latem |
| Pokrzywka słoneczna | Po kilku minutach | Bąble, świąd, zaczerwienienie, czasem obrzęk | Światło UV, czasem także część światła widzialnego |
| Reakcja fototoksyczna | Minuty lub godziny | Silne pieczenie, rumień, obraz podobny do oparzenia | Lek lub substancja kontaktowa + promieniowanie UV |
| Reakcja fotoalergiczna | Zwykle po 24-72 godzinach | Zmiany wypryskowe, świąd, zaczerwienienie, czasem pęcherzyki | Kosmetyki, perfumy, filtry, leki |
To rozróżnienie prowadzi do kolejnego pytania: dlaczego skóra w ogóle reaguje w ten sposób i kiedy winny jest sam słońce, a kiedy coś, co nałożyliśmy na skórę albo połknęliśmy w tabletce.
Skąd bierze się nadwrażliwość na światło
Pod pojęciem nadwrażliwości na światło kryje się kilka różnych mechanizmów. Czasem chodzi o nadmierną reakcję układu odpornościowego na promieniowanie UV, a czasem o to, że lek, kosmetyk lub substancja roślinna zmieniają zachowanie skóry pod wpływem słońca. W praktyce nie jest to jedna diagnoza, tylko grupa problemów, które wyglądają podobnie, ale nie leczy się ich identycznie.
- Reakcja immunologiczna - organizm reaguje na światło tak, jakby było czynnikiem wywołującym stan zapalny. Tak bywa przy niektórych fotodermatozach i pokrzywce słonecznej.
- Leki o działaniu fotouczulającym - część preparatów zwiększa wrażliwość skóry na UV. Do tej grupy należą między innymi niektóre antybiotyki, diuretyki, leki przeciwzapalne, przeciwgrzybicze i retinoidy.
- Kosmetyki i zapachy - perfumy, olejki eteryczne, niektóre składniki kremów i filtry mogą dawać reakcję fotoalergiczną, zwłaszcza jeśli zostaną na skórze przed wyjściem na słońce.
- Choroby podstawowe - słońce może ujawniać problemy ogólnoustrojowe, na przykład toczeń rumieniowaty układowy albo porfirię, które wymagają już zupełnie innego prowadzenia.
- Źródła UV inne niż plaża - solarium, lampy do fototerapii, a nawet światło przenikające przez szybę samochodu mogą być wystarczające u osób bardzo wrażliwych.
Warto też odróżnić fotodermatozę od zwykłego poparzenia. Oparzenie jest uszkodzeniem skóry przez nadmiar UV, natomiast reakcja nadwrażliwości często pojawia się po mniejszej ekspozycji, bywa bardziej swędząca niż bolesna i wraca przy kolejnych kontakcie ze słońcem. Z tego powodu bez sensownej diagnozy łatwo powtarzać ten sam błąd przez całe lato.
Gdy znamy już możliwe przyczyny, można przejść do najważniejszej części: co zrobić od razu, żeby nie pogorszyć stanu skóry i nie przedłużać odczynu.
Co zrobić od razu, gdy skóra zaczyna piec i swędzieć
Pierwsze minuty mają znaczenie. Jeśli skóra reaguje, najrozsądniej jest natychmiast przerwać ekspozycję, wejść do cienia lub pomieszczenia i osłonić zmienione miejsca. Ja zaczynam od tego, bo nawet najlepszy krem z filtrem nie zadziała, jeśli reakcja już się rozkręciła i dokładamy kolejną dawkę UV.
- Zejdź ze słońca - przenieś się do cienia, a najlepiej do środka. Jeśli to możliwe, zakryj skórę przewiewnym materiałem.
- Schłódź skórę - użyj chłodnego prysznica, letniego kompresu albo wilgotnego ręcznika. Nie przykładaj lodu bezpośrednio, bo może dodatkowo podrażnić skórę.
- Nie drap i nie pocieraj - mechaniczne drażnienie nasila świąd i stan zapalny. To jeden z najczęstszych błędów, które widzę u osób z taką reakcją.
- Sięgnij po prostą pielęgnację - najlepiej sprawdzają się bezzapachowe preparaty kojące i nawilżające. Im mniej składników, tym mniejsze ryzyko dodatkowego podrażnienia.
- Uzupełnij płyny - zwłaszcza jeśli objawom towarzyszyło długie przebywanie na zewnątrz. Odwodnienie tylko pogarsza komfort skóry.
- Rozważ leczenie objawowe - przy świądzie czasem pomaga lek przeciwhistaminowy dostępny bez recepty, a przy łagodnym stanie zapalnym lekarz może zalecić krótki курс miejscowego kortykosteroidu. Tego nie warto jednak stosować w ciemno, zwłaszcza u dzieci, w ciąży i przy dużych zmianach.
Jeśli pojawiają się pęcherze, rozległy obrzęk, gorączka, silny ból, zawroty głowy albo duszność, nie przeczekuj tego w domu. Taka reakcja może wymagać pilnej oceny lekarskiej, bo nie zawsze jest to zwykła nadwrażliwość na promienie UV. A gdy objawy nie mijają, kolejnym krokiem staje się diagnostyka.
Jak dermatolog ustala, co naprawdę wywołuje objawy
Dobra diagnoza zaczyna się od szczegółowego wywiadu: kiedy pojawiły się zmiany, po jakim czasie od ekspozycji, które miejsca były odsłonięte, czy doszły nowe kosmetyki, leki, suplementy albo zioła. To brzmi banalnie, ale w praktyce często właśnie te szczegóły rozstrzygają, czy chodzi o fototoksyczność, fotoalergię czy o chorobę czysto dermatologiczną.
| Badanie lub krok | Po co się je wykonuje | Co może wykazać |
|---|---|---|
| Wywiad i oglądanie zmian | Ocena czasu reakcji, lokalizacji i wyglądu wysypki | Czy bardziej pasuje alergia, oparzenie, reakcja na lek czy choroba podstawowa |
| Fototesty | Sprawdzenie, na którą część promieniowania skóra reaguje | Nadwrażliwość na UVA, UVB albo światło widzialne |
| Fotopłatki | Ocena, czy reakcję wywołał kosmetyk, filtr lub substancja kontaktowa | Fotoalergię po kontakcie z konkretnym składnikiem |
| Badania krwi | Wykluczenie chorób ogólnoustrojowych | Na przykład toczeń lub porfirię, jeśli obraz kliniczny na to wskazuje |
| Biopsja skóry | Gdy obraz zmian jest nietypowy lub trzeba potwierdzić rozpoznanie | Rodzaj stanu zapalnego i różnicowanie z innymi dermatozami |
Fototest to kontrolowane naświetlenie małych fragmentów skóry dawkami UVA i UVB, które ma odtworzyć problem w warunkach gabinetowych. Dzięki temu lekarz nie zgaduje, tylko sprawdza reakcję skóry na konkretny bodziec. To prowadzi nas do pytania, jak takie objawy się leczy, gdy rozpoznanie jest już jasne.
Leczenie zależy od typu reakcji
Nie ma jednego schematu dla wszystkich. Inaczej prowadzi się osobę z jednorazową, łagodną wysypką po pierwszym mocnym słońcu, inaczej pacjenta z nawracającą pokrzywką słoneczną, a jeszcze inaczej kogoś, u kogo winny jest lek albo kosmetyk. Najważniejsze jest usunięcie czynnika wyzwalającego i dobranie leczenia do mechanizmu reakcji.
- Przy łagodnych fotodermatozach - zwykle pomaga miejscowy kortykosteroid na krótko, lek przeciwhistaminowy na świąd i dobra ochrona przed UV. Część wysypek ustępuje samoistnie w ciągu kilku dni, czasem do około 10 dni.
- Przy pokrzywce słonecznej - podstawą są leki przeciwhistaminowe i konsekwentne unikanie ekspozycji, ale przy częstych nawrotach potrzebna bywa opieka specjalisty.
- Przy reakcji fototoksycznej - trzeba odsunąć podejrzany lek lub substancję, o ile lekarz uzna to za bezpieczne, bo dalsze stosowanie zwykle tylko podtrzymuje problem.
- Przy fotoalergii - nie wystarczy sam krem łagodzący. Trzeba znaleźć składnik uczulający i go wyeliminować, inaczej wysypka będzie wracać.
- Przy nawrotach sezonowych - dermatolog czasem proponuje fototerapię w kontrolowanych dawkach, czyli stopniowe „przyzwyczajanie” skóry do światła. To działa tylko u części pacjentów, ale bywa bardzo pomocne.
W tej części najważniejszy jest realizm: leczenie objawowe pomaga, ale nie rozwiązuje wszystkiego, jeśli nadal używasz drażniącego preparatu albo bierzesz lek zwiększający wrażliwość na światło. Dlatego u części osób największą zmianę daje nie nowy krem, tylko zmiana codziennych nawyków i ochrony przeciwsłonecznej.
Jak ograniczyć nawroty w polskim klimacie
W profilaktyce najbardziej liczy się konsekwencja, a nie pojedynczy drogi produkt. Przy skórze wrażliwej na słońce stawiam na połączenie filtru, ubrań i kontroli tego, co nakładamy na skórę. Sam SPF bez cienia, czapki i rozsądku przy lekach zwykle nie wystarcza.
- Wybieraj filtr szerokopasmowy - szukaj ochrony przed UVA i UVB oraz SPF 30 lub wyższego. Przy bardzo wrażliwej skórze często lepiej tolerowane są filtry mineralne z tlenkiem cynku lub dwutlenkiem tytanu.
- Nakładaj filtr wcześniej - najlepiej około 15 minut przed wyjściem na zewnątrz.
- Dokładaj go regularnie - co 2 godziny, a także po kąpieli, spoceniu się lub wytarciu ręcznikiem.
- Nie polegaj wyłącznie na kosmetyku kolorowym - krem BB czy podkład z filtrem nie zastąpi pełnej ochrony, jeśli spędzasz na słońcu więcej czasu.
- Wybieraj ubrania z gęstego splotu - długi rękaw, kapelusz z szerokim rondem i okulary przeciwsłoneczne robią większą różnicę, niż wiele osób zakłada.
- Uważaj na promienie przez szybę - UVA przenika przez szkło, więc wrażliwa skóra może reagować nawet w samochodzie lub przy oknie.
- Sprawdzaj leki i nowe kosmetyki - jeśli zaczynasz kurację dermatologiczną, antybiotyk albo mocniejsze serum z kwasami czy retinoidami, dobrze jest zaplanować ekspozycję na słońce z wyprzedzeniem.
Najprostszy test praktyczny jest taki: jeśli po zmianie jednego kosmetyku, leku albo filtru objawy wracają szybciej, problem jest prawdopodobnie związany z konkretną substancją, a nie tylko z pogodą. I właśnie dlatego warto wiedzieć, kiedy domowa obserwacja już nie wystarczy.
Kiedy objawów nie wolno przeczekać
Nie każda reakcja po słońcu wymaga pilnego kontaktu z lekarzem, ale są sytuacje, w których nie warto zwlekać. Alarmujące są zwłaszcza rozległe pęcherze, obrzęk twarzy lub warg, duszność, świszczący oddech, omdlenie, wysoka gorączka, silne osłabienie i szybkie rozszerzanie się zmian na kolejne obszary skóry.
Niepokoi mnie też sytuacja, w której objawy pojawiają się nawet po bardzo krótkiej ekspozycji, nawracają po każdym spacerze albo występują bez żadnego oczywistego związku z aktualnie używanym kosmetykiem czy lekiem. Wtedy trzeba szukać przyczyny głębiej, bo to może być sygnał choroby ogólnoustrojowej, a nie tylko sezonowej reakcji skóry. Z takiego podejścia płynie ostatnia, praktyczna wskazówka.
Co zapisuję, gdy skóra reaguje co sezon
Jeśli problem wraca, najwięcej pomaga prosty dzienniczek. Zapisuj godzinę ekspozycji, moment pojawienia się objawów, miejsca na ciele, użyte kosmetyki, przyjmowane leki i to, czy skóra była odsłonięta, czy reakcja wystąpiła także przez szybę. Jedno zdjęcie zmian zrobione w dobrym świetle bywa dla dermatologa równie przydatne jak pół strony opisu.
Takie notatki oszczędzają czas i zmniejszają ryzyko błędów, bo lekarz szybciej odróżni zwykłe oparzenie od fotodermatozy, fotoalergii czy reakcji na lek. Jeśli mam wskazać jedną rzecz, która naprawdę poprawia jakość diagnostyki, to właśnie systematyczna obserwacja własnej skóry, a nie przypadkowe próby z kolejnymi preparatami. W praktyce to właśnie ona najczęściej prowadzi do skutecznej ochrony i spokojniejszego lata.